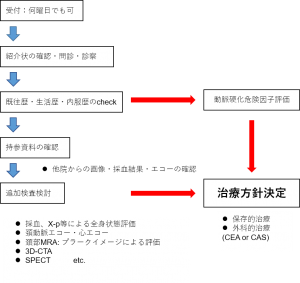
診療・各部門
頚部内頚動脈狭窄症とは,動脈硬化が原因となる粥状変化により、頚部の頚動脈分岐部に血管の狭窄を来す病態です。近年、脳梗塞の原因の一つとして増加傾向にあることで注目されており、本邦でも狭窄の程度が中程度以上の罹患者数は200万人以上と推定されています。
さらに、厚くなった血管内膜(プラーク)によって脳梗塞を引き起こすことがあります。その為、見つかった場合は、内科的治療(薬物治療)でいいのか、外科的治療の介入が望ましいかを検討する必要があります。
内頚動脈狭窄症により脳梗塞が起きるメカニズムとしては主に以下の3パターンがあります。
-
高度狭窄により、脳への血流が低下するため。
-
柔らかいプラークが破綻して流れてしまい、脳の血管に詰まるため。
-
プラークの潰瘍形成により血栓が出来やすくなり、血栓が流れて脳の血管に詰まるため。
基礎疾患や生活習慣病が影響するとされ、高血圧、糖尿病、脂質異常症、喫煙などが動脈硬化の進行と関係するとされます。従って、これらの血管危険因子への対策や治療が最も重要です。また、動脈硬化は全身の血管に及んでいること多く、必ずしも頚動脈だけとは限りません。心臓の血管(冠動脈)が狭くなれば狭心症や心筋梗塞を引き起こし、下肢のへの血管が狭くなれば閉塞性動脈硬化症を引き起こします。上記の基礎疾患(高血圧、糖尿病、脂質異常症)や、頚動脈以外の動脈硬化性病変をお持ちの方は、頚動脈狭窄の有無も確認することが大切です。
先述のように、高度狭窄により脳への血流低下によるものや、プラークの破綻や血栓が脳の血管へ流れていって詰まることにより、一過性脳虚血発作(TIA)や脳梗塞を起こします。手足の麻痺や、呂律がまわらない、眼が見えない(一過性黒内障)、などの症状が数分から24時間以内で消失するTIAは脳梗塞の前駆症状ともいわれます。脳梗塞では上記症状が24時間以上続きます。原因を調べて評価を行い、頚動脈狭窄が原因であれば、さらに大きな脳梗塞を起こす前に治療することが大切となります。一般的に半年以内に頚動脈狭窄を原因とする虚血発作を認めたものを症候性頚動脈狭窄症と言います。また、最近では症状が出る前に頚動脈狭窄が見つかることも多くなりました。このようなものを無症候性頚動脈狭窄症と言います。症候性と無症候性では治療適応が若干異なります。
-
聴診:高度狭窄では聴診にて頚部血管雑音が聴取されることがあります。
-
頚部血管エコー:最も一般的で簡便な検査です。狭窄の有無や血流速度、プラークの性状が評価できます。しかしながら、検者により結果が左右され、再現性においてはやや劣ります。また、石灰化が強い場合は評価が困難となります。
-
頭部MRI/A:脳梗塞の有無や程度、頭蓋内の血管の評価を行います。
-
頚部MRA:プラークの長さや性状を評価することができます。ただし、狭窄率が実際よりもやや高く評価されやすい欠点があります。
-
頚部CTアンギオ:造影剤を使用する検査です。狭窄度だけでなく、分岐部の高さや血管の走行など解剖学的な特徴の把握に優れています。また、石灰化の評価や頸動脈以外の大動脈病変も合わせて評価できる利点もあります。
-
脳血流シンチグラフィー(SPECT):高度狭窄による脳血流低下の有無を評価します。
-
脳血管撮影:カテーテルを使用した造影剤検査です。入院が必要でルーチンに行う検査ではありませんが、頸動脈の狭窄の程度や血行動態が非常に正確に評価できます。
|
左図:3D-CTA 左内頚動脈起始部に潰瘍形成を伴う高度狭窄を認めます。 右図:MRIプラークイメージ ソフトプラークではプラークが高輝度で描出されます。 |
どの方法で狭窄度を測定しているかは非常に重要です。主にNASCET法、ECST法、Area法の3つがよく用いられます。ガイドライン上では手術適応の決定はNASCET法による狭窄度によって示されています。
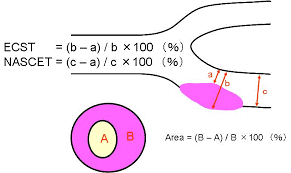
同じ狭窄でも狭窄率はArea法≧ECST法≧NASCET法の順に大きい値となり、エコーでよく用いられるArea法で90%狭窄でもNASCET法ではおおよそ50%未満狭窄となりますので注意が必要です。
|
NASCET法(%) |
ECST法(%) |
Area法(%) |
|
|
40 |
64 |
|
|
50 |
75 |
|
|
60 |
84 |
|
30 |
65 |
|
|
40 |
70 |
91 |
|
50 |
75 |
|
|
60 |
80 |
96 |
|
|
90 |
99 |
|
80 |
91 |
|
|
90 |
97 |
|
尚、血管の狭窄度は30-49%までを軽度、50%〜69%までを中等度、70%以上を高度と分類するものが一般的です。
まず、内科的治療(薬物治療)でいいのか、外科的治療の介入が必要かを検討します。外科的治療として、プラークを直接取り除く頚動脈内膜剥離術(Carotid endarterectomy:CEA)またはカテーテルによるステント留置術(Carotid artery stenting:CAS)があります。
当院では原則的には「脳卒中治療ガイドライン」に記載されている治療のエビデンスに沿って手術適応を決定しています(下記)。
なお、CEAの危険因子(下記)を少なくとも一つもつ場合はCASも検討する。
|
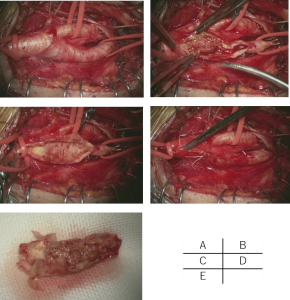
全身麻酔下で、6cm前後の皮膚切開にて総頚動脈・内頚動脈・外頚動脈を露出し、3本の血管の血流を遮断した後に頸動脈を切開し、中にあるプラークを摘出する治療法です。
A. 総頚動脈・内頚動脈・外頚動脈を露出したところです。
B. 遮断し、動脈切開を加えると著明なソフトプラークを認めます。
C. プラークの剥離後です。
D. 血管縫合終了し、遮断解除後です。
E. 摘出したプラークです。
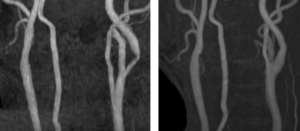
左図:術前MRA 左内頚動脈に中等度狭窄を認めます。
右図:術後MRA 狭窄は解除されています。
2008年に保険適応となって以来、急速に普及した血管内手術です。プラークによって狭窄している部位に網状のステントを留置する方法です。我々の施設では、全身麻酔による負担軽減の観点から、原則的に局所麻酔で治療しています。
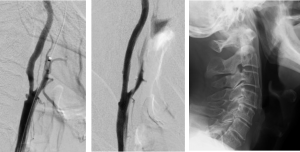
左図:ステント留置前 右内頚動脈に潰瘍形成を伴う中等度狭窄を認めます。
中図:ステント留置後 良好な拡張が得られ潰瘍も消失しています。
右図:術後X-p ステントが確認できます。
当院では頚動脈狭窄症の治療として外科手術(頚動脈内膜剥離術: CEA)及び血管内手術(頚動脈ステント留置術: CAS)の両方が選択可能です。 脳卒中ガイドライン上はCASはCEAのリスクが高い場合に有効とされており、当院も原則的にはガイドラインに沿って治療を行っていますが、近年のデバイスの進歩によりCASの治療成績もCEAに劣らないレベルになっています。
症例に応じて、狭窄の位置、プラークの性状、石灰化の状態等の狭窄部の評価だけでなく、全身の状態もしっかり評価した上で、それぞれの専門医師を交えてどの治療法が望ましいかを検討しています。その上で、患者さんに当院の方針を提示し、患者さんの希望も考慮して最終的に治療方針を決定しています。また、透析患者さんや心機能の悪い方、重症糖尿病の方に外科的治療を行う場合なでも他科と連携し適切な準備を行った上で、可能な限り安全、確実な治療を行っております。
特に以下のような方に受診をお勧めします
- 頚部の血管雑音が聴取された。
- 頸動脈エコーで中等度以上の狭窄を指摘された。
- 健診で頚動脈プラークを指摘された。
- MRAでNASCET法で50%以上の狭窄を指摘された。
- 狭窄の程度は軽いが動脈硬化が目立ったり、潰瘍形成を認めた。
- 虚血性心疾患や脳梗塞の既往があり頚動脈評価を希望する。
- 外科的治療の詳しい話を聞きたい。